脳神経外科
診療スタッフ
-
 診療部長和 田 孝次郎
診療部長和 田 孝次郎- 職位 教授
-
専門分野
脳血管障害(血行再建術、未破裂脳動脈瘤)、
脳腫瘍全般、頭蓋底腫瘍、三叉神経痛、顔面痙攣 -
資格等
- 日本脳神経外科学会専門医・指導医
- 日本脳卒中学会専門医・指導医
- 日本脳卒中の外科学会技術指導医
- 日本脳神経外傷学会専門医・指導医
- 日本脳神経外科救急学会評議員・理事
- 日本高気圧環境・潜水医学会専門医・評議員・副理事長
- 日本高気圧環境・潜水医学会関東地方会理事
- 日本臨床高気圧環境・潜水医学会理事
- 医学博士
-
 診療副部長豊岡 輝繁
診療副部長豊岡 輝繁- 職位 臨床教育教授
-
専門分野
神経内視鏡、間脳・下垂体疾患、
脳血管内治療、
脳血管障害・脳腫瘍全般 -
資格等
- 日本脳神経外科学会専門医・指導医
- 日本脳神経血管内治療学会専門医
- 日本神経内視鏡学会技術認定医
- 日本脳卒中学会専門医・指導医
- 日本脳卒中の外科技術認定医
- 医学博士
-
 常勤医師富山 新太
常勤医師富山 新太- 職位 講師
- 専門分野 脳腫瘍
- 研究領域 脳腫瘍に関する基礎/臨床医学研究
-
資格等
- 日本脳神経外科学会専門医・指導医
- Publons top peer reviewer awards:
- Top reviewers in Cross-Field - September 2019
- Top reviewers in Clinical Medicine - September 2019
- 日本分子脳神経外科学会 学術企画運営委員
- 東京脳腫瘍治療懇話会 世話人
- ニューロ・オンコロジイの会 世話人
- 脳腫瘍の基礎シンポジウム 世話人
- 医学博士
-
常勤医師竹内 誠
- 職位 講師
-
専門分野
神経外傷、神経救急
脳血管障害・脳腫瘍全般 - 研究領域 くも膜下出血における脳血管攣縮に関する研究
-
資格等
- 日本脳神経外科学会専門医・指導医
- 医学博士
-
 常勤医師三島 有美子
常勤医師三島 有美子- 職位 講師
- 専門分野 脳血管内治療
-
資格等
- 日本脳神経外科学会専門医・指導医
- 日本脳神経血管内治療学会専門医
- 医学博士
-
常勤医師藤井 和也
- 職位 助教
-
専門分野
神経外傷、神経救急
脳血管障害・脳腫瘍全般、神経内視鏡 - 研究領域 も膜下出血における脳血管攣縮に関する研究
-
資格等
- 日本脳神経外科学会専門医・指導医
- 医学博士
-
常勤医師(防衛医学研究センター外傷研究部門)戸村 哲
- 職位 教授(防衛医学研究センター外傷部門)
- 専門分野 神経外傷、神経救急
-
資格等
- 日本脳神経外科学会専門医・指導医
- 日本脳神経外傷学会評議員代議員・認定指導医
- 日本脳神経外科救急学会評議員
- 日本脳神経モニタリング学会評議員
- PNLSインストラクター
- JATECプロバイダー
- 医学博士
-
常勤医師中川 政弥
- 職位 医学研究科
-
資格等
- 日本脳神経外科学会専門医・指導医
- 日本脳神経血管内治療学会専門医
-
常勤医師遠藤 あるむ
- 職位 医学研究科
-
資格等
- 日本脳神経外科学会専門医
-
 常勤医師萩田 大地
常勤医師萩田 大地- 職位 医学研究科
-
資格等
- 日本脳神経外科学会専門医
- 日本脳神経血管内治療学会専門医
-
常勤医師佐藤 翔
- 職位 医学研究科
-
資格等
- 日本脳神経外科学会専門医
-
常勤医師新田 裕樹
- 職位 39期 後期研修医
-
常勤医師植木 航
- 職位 40期 後期研修医
-
常勤医師鈴木 和貴
- 職位 41期 後期研修医
診療日
診療内容
当教室は、昭和51年に 千ヶ崎 裕夫 初代 脳神経外科学講座教授(現名誉教授)により開設され、島 克司 第2代教授(現名誉教授)、森 健太郎 第3代教授を経て、令和元年より9月より 和田 孝次郎 が第4代 教授に就任致しました。
私共は、脳・脊髄神経に関連する疾患に対して包括的な外科的治療を行う臨床医療に重点を置き、脳血管障害・脳腫瘍・脊髄疾患・頭部外傷・小児脳疾患・水頭症といった幅広い領域に関わっております。治療方針の決定においては、常に患者さんの立場で将来的な予後を見据え、外科的介入の必要性を多面的に検討しています。実際の治療においては、専門的なトレーニングを受けた医療スタッフが、患者さんとご家族へ生活の質を重視した適切な対応と最善の手段を選択するよう、心がけております。
手術においては、脳神経外科の各分野における専門医が顕微鏡・内視鏡システムやナビゲーションシステム、頭蓋モニタリングといった、最新の機器を駆使して行い、国際水準の技術を継承できるよう心がけております。下段にその一部を紹介します。
教育面においては、医学生、研修医および脳神経外科専門医育成のための教育や、神経疾患における基礎・臨床医学研究に力を入れています。目標として、
②脳神経外科分野のみならず防衛医学における独創性豊かな研究
③自衛隊医療・衛生活動に貢献する総合的能力豊かな医官の育成
を掲げ、日々熱く取り組んでおります。
脳血管障害
くも膜下出血
主に脳動脈瘤の破裂により発症します。破裂した脳動脈瘤は高率に再破裂し生命に危険が及ぶことがありますので、できるだけ早く脳動脈瘤を見つけて再破裂を予防する治療を行う必要があります。治療法には、開頭術による脳動脈瘤頸部クリッピング術と血管内手術による脳動脈瘤コイル塞栓術があります。最近の成績では、80歳以下で重症くも膜下出血でなければ、73.4%の方が予後良好でした。
脳内出血
多くは高血圧が原因ですが、当科では、患者さんに侵襲の少ない神経内視鏡を用いた脳内血腫除去術を積極的に行なっています。
虚血性脳血管障害(脳梗塞など)
急性期の脳梗塞に対する血栓溶解療法をいつでも行なえる体制を整えています。また、脳梗塞が切迫している動脈狭窄症の患者さんに対する頸部内頸動脈血栓内膜剥離術や血行再建術(頭蓋内外血管バイパス術)、血管内手術(ステント留置術)なども積極的に行なっています。
また、脳の血管が広範囲に細くなるもやもや病に対する血行再建術も積極的に行なっています。
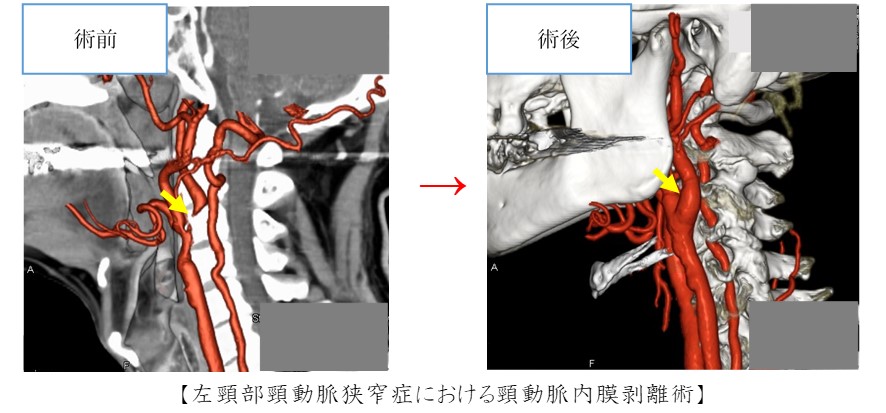
代表的手術:頸動脈内膜剥離術
食事の欧米化に伴い、頸動脈の狭窄症の患者さんが増えております。内頸動脈狭窄症治療の第一選択は頸動脈内膜剥離術とされており、当院では積極的にこの手術に取り組んでおります。
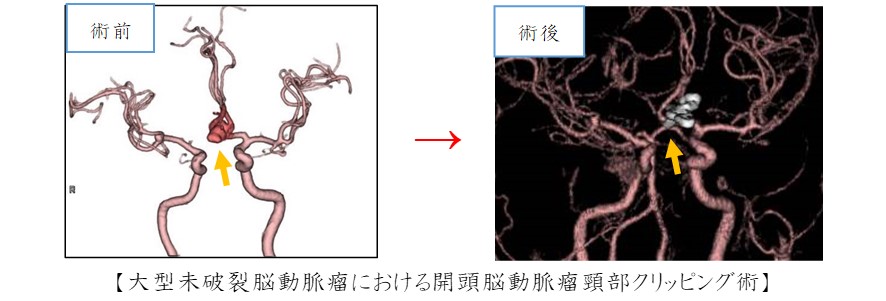
代表的手術:脳動脈瘤頸部クリッピング術
くも膜下出血の原因の9割以上は脳動脈瘤の破裂によるものです。既に出血を来している場合には、なるべく速やかに外科的治療を行います。当院では確実に止血(脳動脈瘤頸部クリッピング)を行い、かつ頭蓋内に多く血腫のある場合にそれを除去する開頭術を中心に行っております。
また、最近は脳ドックや検査で未破裂状態の脳動脈瘤がみつかることが多くなり、くも膜下出血の予防的治療としての開頭術やカテーテル治療が勧められる機会も増えました。しかし、その発生する場所や大きさ、形状によっては破裂の確率が非常に少ないものも多く、インフォームド・コンセントのうえで経過観察となることも多いです。現在のガイドラインに従い、治療適応に適う未破裂脳動脈瘤については充分なお話のうえで、下記のような治療をお勧めします。
脳血管内治療について
- ▶脳神経血管内治療とは
- ▶我々の脳神経血管内治療の特徴
- ▶脳神経血管内治療の対象となる病気
手や足の血管からカテーテルという管を使って脳や脊髄の血管の病気にアプローチしていく方法です。傷はカテーテルが入る程度の穴しかなく、病変までの到達時間や手技時間も比較的短いので、開頭手術に比べて患者さんの身体への負担が少ない治療方法です。
一般的に足の血管(大腿動脈アプローチ)から行われますが、我々はさらに身体への負担を減らすために手首からのアプローチ(橈骨動脈アプローチ)に積極的に取り組んでいます。足から治療を行った場合には、長時間足を動かすことができず、ベッド上で寝ている必要がありますが、手首からの治療では患者さんは検査や治療後から特に制限はないので苦痛は少なくなると考えています。
また、大学病院として先進的なカテーテル器具の導入や、複雑で難しい疾患や珍しい疾患にも積極的に取り組んでおり、必要に応じて外科手術とも組み合わせて行っております(ハイブリッド治療)。
脳動脈瘤(コイル塞栓術・フローダイバーター留置術)
くも膜下出血の原因となる脳動脈瘤を血管の内側からコイルやステントを使って閉塞します。

頸動脈狭窄症(頚動脈ステント留置術)
ステントと呼ばれる金属の筒を使って、血管の狭い部分を広げて脳梗塞を予防します。

脳梗塞(機械的血栓回収療法)
血栓(血の塊)が脳の血管を詰まらせて脳梗塞になってしまった場合、緊急でカテーテルを使って血栓を取り除き、できる限り脳梗塞の進行を抑える治療を行います。

脳動静脈奇形
脳血管の奇形で、出血することもある病気です。奇形部分は脆く、手術では出血しやすいので、できる限りカテーテル治療でその部分を閉塞して出血しにくくした後に開頭手術を行ないます。場合によっては放射線治療も組み合わせます。
硬膜動静脈瘻
脳の周りを包んでいる硬膜という膜の血管と脳の血管がつながってしまう珍しい病気です。脳出血や痙攣、認知機能低下などが起こるので、原因となる部分を閉塞します。
脳腫瘍(腫瘍塞栓術)
脳腫瘍はカテーテル治療だけでは治すことは難しいですが、開頭手術が行いやすいように腫瘍を壊死させたり出血しづらくさせることができます。
慢性硬膜下血腫
慢性硬膜下血腫は通常頭に小さな穴を開けて溜まった血液を抜く手術を行いますが、10-15% 再発します。そのため、難治性の場合には出血をさせている血管をカテーテルで閉塞することがあります。
その他
頭頸部の血管の異常であれば、他科と協力して治療しています。
脳腫瘍
脳腫瘍は、頭蓋腔内に発生する腫瘍の総称ですが、発生母地、腫瘍の発育速度や悪性度により様々な種類があり、大別しても20種類近くあります。当科では、すべての脳腫瘍の治療に取り組んでいますが、そのなかでも、患者さんが多く診療の中心になっている代表的な脳腫瘍の診療について紹介します。
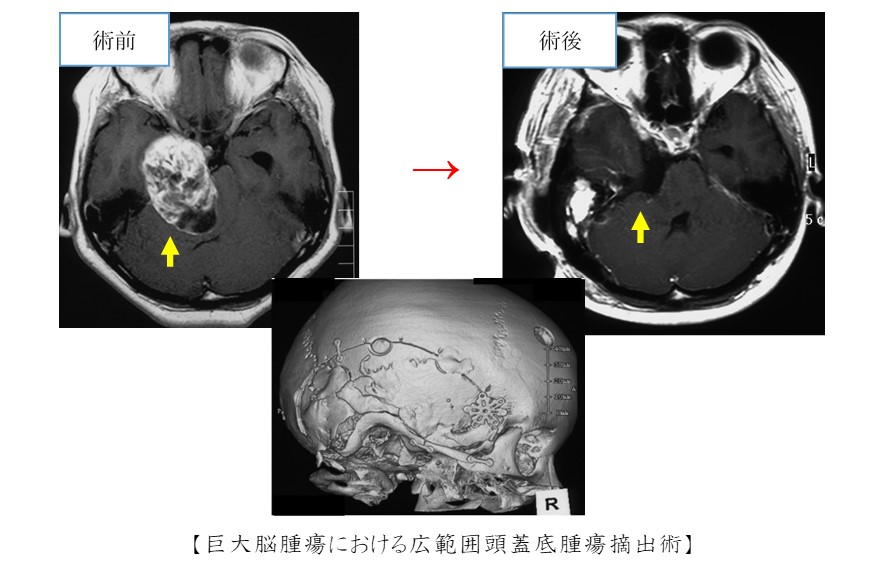
【頭蓋底腫瘍】
頭蓋内深部にある頭蓋底部には良性や悪性の腫瘍が発生します。この部分の腫瘍の治療は困難な場合が多く、特殊な手術(頭蓋底手術)が必要となります。当院では各種の頭蓋底外科手術法を駆使し、この困難な頭蓋底腫瘍を治療いたします。
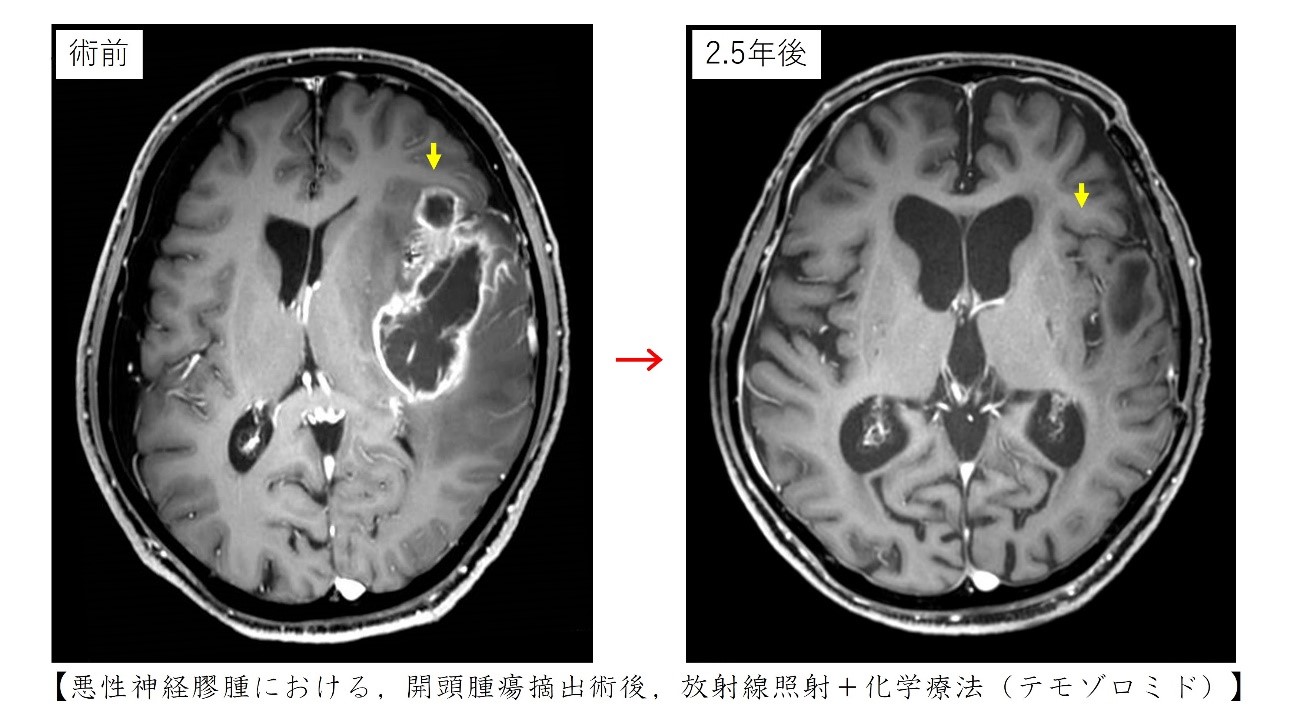
【悪性神経膠腫(悪性グリオーマ)】
1.(悪性)神経膠腫について
神経膠腫には星細胞腫、乏突起神経膠腫、上衣腫などの種類があり脳から発生する腫瘍のおよそ25%を占めていて、臨床的にはすべて悪性脳腫瘍に分類されます。腫瘍細胞が脳に染み込むように広がり(浸潤性発育)、手術で取り切れないことが多いからです。さらに病理診断上は悪性度に応じてグレードが4つにわかれていています。グレード1(毛様細胞性星細胞腫)やグレード2(星細胞腫や乏突起神経膠腫など)に比べて、グレード3(退形成星細胞腫や退形成乏突起神経膠腫など)やグレード4(膠芽腫)は悪性度が高く、グレード3とグレード4のものを悪性神経膠腫と総称します。とくに悪性神経膠腫は通常画像で見える範囲よりはるかに広い範囲に早期から腫瘍細胞が進展しています。
2.悪性神経膠腫における化学療法;テモゾロミド療法について
したがって、手術で完全に取り除いたように見えても周囲の脳組織内に残った腫瘍細胞が時間の経過とともに増えて再発してきます。手術後の再発を予防あるいは遅らせる目的で放射線治療と化学療法を行います。神経膠腫と診断されて最初に行う手術・放射線治療・化学療法を初期治療と言います。
「標準治療」とされる初期治療は、麻痺や言語障害などの後遺症状を出さない範囲でできるたけ多くの腫瘍を手術で摘出し、手術の直後から(創が治り次第)、放射線治療とテモゾロミドを用いた化学療法を同時併用する初期治療と、テモゾロミドを用いた維持療法を月単位で行います。その後2、3ヶ月おきにMRIを行うなど、再発の有無を注意深く観察していきますが、初めから進行度の高い悪性神経膠腫や再発例に対しては、アバスチン療法(一般名:ベバシズマブ)を単独あるいはテモゾロミド療法との併用で行います。
*一般的な治療の流れ
- ①手術で症状を悪化させない範囲でできる限り腫瘍を摘出した後、
- ②摘出した周囲に残っている腫瘍に対して局所に60Gyという量の放射線を1日1回2Gy、計30回照射します。
- ③その際テモダール(経口の抗がん剤)を用いた化学療法を同時に行います。放射線照射を行っている期間(6週間)に、テモダール(体表面積あたり75mg)を毎日、42日間内服します。(身長160cm体重60kgの場合、テモダール120mgを毎日内服します。)
- ④放射線治療が終了した後4週間の休薬期間を設けたのち、維持療法を行います。
3.化学療法剤:テモゾロミドについて
がん細胞のDNAなどの核酸の一部にアルキル基という原子集団を結合させることによって、DNAの合成を阻害してがん細胞を死滅させます。脳腫瘍の治療薬は脳を保護する「血液脳関門」というバリアーを通過しなければ患部に届きません。血液脳関門を通過しやすい条件としては、まず分子量が小さいことが必須となりますが、テモゾロミドの分子量はきわめて小さいために血液脳関門を通過して患部に届きやすいという特徴があります。
4.化学療法剤:アバスチンについて
悪性神経膠腫が大きくなるには血液から供給される栄養の確保が必要で、そのために腫瘍は、血管内皮成長因子(VEGF)という因子を出して新しい血管(腫瘍血管)を作り出そうとしています。そして、このVEGFは新生血管を形成するだけでなく、腫瘍の悪性化の過程にも関与していて、実際の臨床でもVEGFが悪性神経膠腫の進行や予後に大きく影響していることが報告されています。アバスチンは、このVEGFの働きを選択的に阻害する薬剤です。これにより腫瘍の増殖速度が低下したり、脳浮腫が軽減されたりすることが期待できます。
かつて脳腫瘍に対するアバスチンの使用は保険で認められていませんでしたが、平成25年6月14日に承認され、現在は悪性神経膠腫の患者については保険が使えるようになっています。当院では、原則として初回のみ入院(一泊二日)して安全性を確認し、その後問題なければ外来で継続しています。
・投与方法
2週間を1コースとして行います。1日目の点滴時間は2時間程かかります。
アバスチンは初回90分で投与しますが、繰り返していく中で投与速度を短縮することができます。
【下垂体神経内分泌腫瘍、頭蓋咽頭腫、ラトケ嚢胞、鞍結節部髄膜腫など頭蓋底腫瘍】
脳腫瘍の約2割に、ホルモンを分泌する脳下垂体組織より発生する下垂体神経内分泌腫瘍(下垂体腺腫)という疾患があります。これは基本的に良性の腫瘍ですが、視神経の圧迫により目が見えづらくなったり、ホルモン障害を来し体調を崩したりする場合に摘出術を行います。多くの場合には、経鼻的神経内視鏡下手術といって鼻孔から細い内視鏡を挿入し、特殊な器具を用いて取り除くことが出来ます。私共は、この部位の他の多くの疾患(ラトケ嚢胞、頭蓋咽頭腫、鞍結節部髄膜腫ほか頭蓋底腫瘍など)において経鼻的神経内視鏡下手術を行っています。その他、頻度の高い良性腫瘍に髄膜種や聴神経鞘腫があります。治療の基本はいずれも開頭腫瘍摘出術ですが、県内にあるガンマナイフ治療やサイバーナイフ治療の施設とも提携して、患者さんの機能予後を最優先にした診療を行なっています。
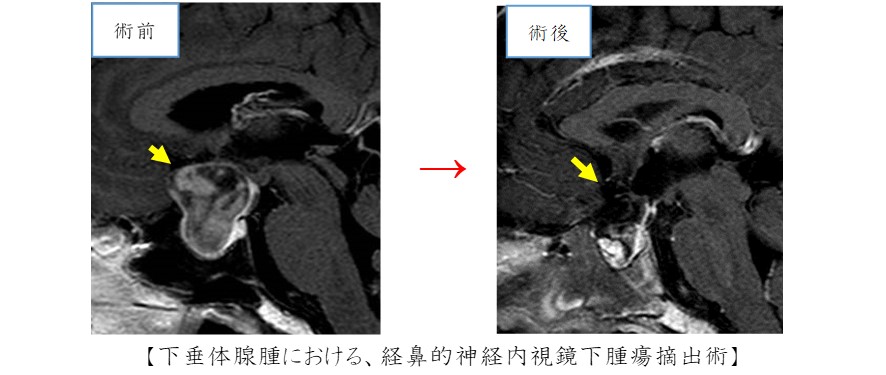
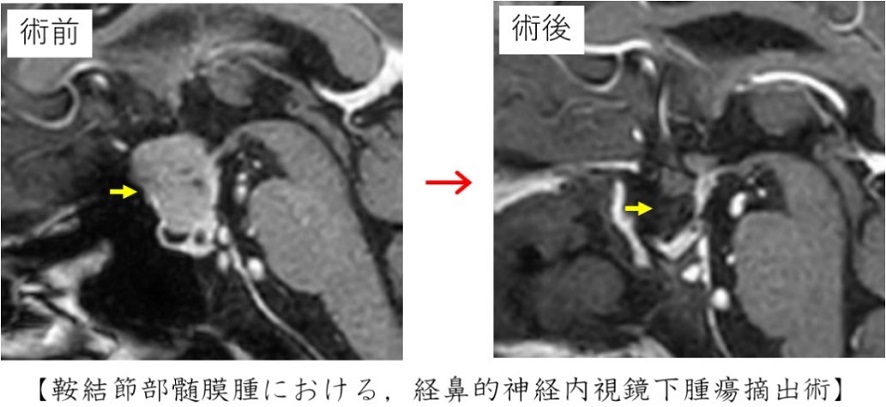
頭部外傷
頭部外傷全般
軽症から重症頭部外傷まで、当院救急部と連携して、24時間いつでも緊急対応できるような体制で診療を行なっています。
水頭症
水頭症には先天性水頭症、脳腫瘍やくも膜下出血に伴う水頭症、高齢者にみられる特発性正常圧水頭症などがあります。特発性正常圧水頭症は、痴呆、歩行障害、尿失禁が主な症状ですが、シャント手術により改善します。閉塞性水頭症の治療に対しては、神経内視鏡による低侵襲手術に積極的に取り組み良好な成績を得ています。
脊椎・脊髄疾患
脊髄腫瘍、脊髄空洞症、変形性頸椎症などがあります。四肢の運動感覚障害、排尿排便障害等の症状があれば、外科的治療が必要になります。手術は、すべて顕微鏡を用いて行ない、患者さんの機能予後を考えた手術法を選択するようにしています。
特色
頚部内頚動脈血栓内剥離術などの脳血管障害の外科治療や頭蓋底外科テクニックを用いた脳腫瘍の治療を専門にしております。各種脳モニタリングを用いたより安全な顕微鏡手術、定位的放射線治療と化学・免疫療法の併用療法、神経内視鏡を用いた低侵襲手術や脳血管内治療など、可能な限り患者さんに負担をかけない医療を目指して診療を行なっています。また、クモ膜下出血などの脳血管障害や重症頭部外傷に対しては、救命救急センターにおいて24時間体制で対応しています。
特殊検査等
- MEPによる術中モニターによる安全な手術
- 脳血管障害患者に対する血小板凝集能検査
患者数、症例数、手術件数等
| 外来患者数 | 約8,000名/年 |
|---|---|
| 入院患者数 | 約400名/年 |
| 手術件数 | 約300名/年 |
| 病床数 | 17床(小児、救急病棟を除く) |
2023年手術実績
| 脳腫瘍 | 76例/年間 |
|---|---|
| 脳血管障害 | 74例/年間 |
| 頭部外傷 | 63例/年間 |
| 水頭症シャント手術 | 27例/年間 |
| 微小血管吻合術(三叉神経痛・顔面痙攣) | 1例/年間 |
| 脳血管内手術 | 38例/年間 |
| 脊椎・脊髄手術 | 4例/年間 |
| 総手術数 | 320例/年間 |
その他紹介事項(主な医療機器等)
手術用顕微鏡2台、MRI2台(3.0Tと1.5T)、CT2台、DSA、SPECT、神経内視鏡



